Čéška, běžně známá jako kolenní klouby, je sezamová kost vytvořená ve šlaše čtyřhlavého stehenního svalu a je také největší sezamovou kostí v těle. Je plochá a má tvar prosa, nachází se pod kůží a je snadno nahmatatelná. Kost je nahoře široká a směřuje dolů, s drsnou přední a hladkou zadní stranou. Může se pohybovat nahoru a dolů, doleva a doprava a chrání kolenní kloub. Zadní strana čéšky je hladká a pokrytá chrupavkou a napojuje se na patelární povrch stehenní kosti. Přední strana je drsná a prochází jí šlacha čtyřhlavého stehenního svalu.
Patelární chondromalacie je běžné onemocnění kolenního kloubu. V minulosti se toto onemocnění vyskytovalo u lidí středního a staršího věku. Nyní, s popularizací sportu a fitness, má toto onemocnění vysoký výskyt i u mladých lidí.
I. Jaký je skutečný význam a příčina chondromalacie pately?
Chondromalacia patellae (CMP) je osteoartróza patelofemorálního kloubu způsobená chronickým poškozením povrchu chrupavky pately, které způsobuje otok, praskání, lámání, erozi a odlupování chrupavky. Stejnými patologickými změnami prochází i chrupavka protilehlého femorálního kondylu. Skutečný význam CMP je: dochází k patologické změně patelární chrupavky, která změkčuje, a zároveň se objevují příznaky a projevy, jako je bolest pately, třecí zvuk pately a atrofie čtyřhlavého svalu.
Vzhledem k tomu, že kloubní chrupavka nemá nervovou inervaci, mechanismus bolesti způsobené chondromalacií je stále nejasný. CMP je výsledkem kombinovaného působení více faktorů. Různé faktory, které způsobují změny tlaku v patelofemorálním kloubu, jsou vnější příčiny, zatímco autoimunitní reakce, dystrofie chrupavky a změny nitrokostního tlaku jsou vnitřní příčiny chondromalacie pately.
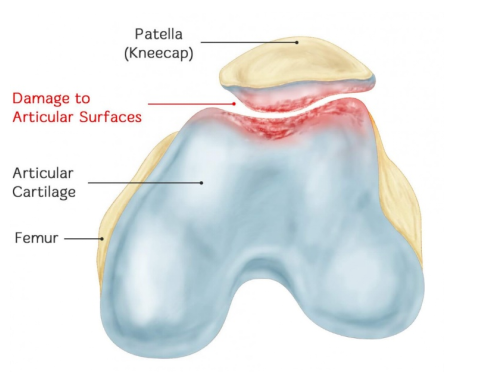
II. Nejvýznamnějším rysem chondromalacie pately jsou specifické patologické změny. Jak se tedy z hlediska patologických změn klasifikuje chondromalacie pately?
Insall popsal čtyři patologická stádia CMP: stádium I je změknutí chrupavky způsobené edémem, stádium II je způsobeno prasklinami v změkčené oblasti, stádium III je fragmentace kloubní chrupavky; stádium IV označuje erozivní změny osteoartrózy a obnažení subchondrální kosti na kloubním povrchu.
Outerbridgeův systém hodnocení je nejužitečnější pro hodnocení lézí patelární kloubní chrupavky pod přímou vizualizací nebo artroskopií. Outerbridgeův systém hodnocení je následující:
Stupeň I: Změkčena je pouze kloubní chrupavka (uzavřené změkčení chrupavky). K posouzení je obvykle nutná hmatová zpětná vazba sondou nebo jiným nástrojem.
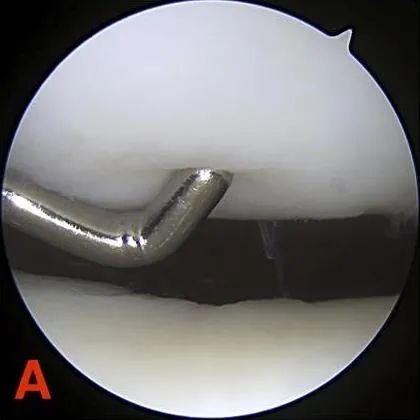
Stupeň II: Částečné defekty tloušťky nepřesahující 1,3 cm (0,5 palce) v průměru nebo dosahující subchondrální kosti.
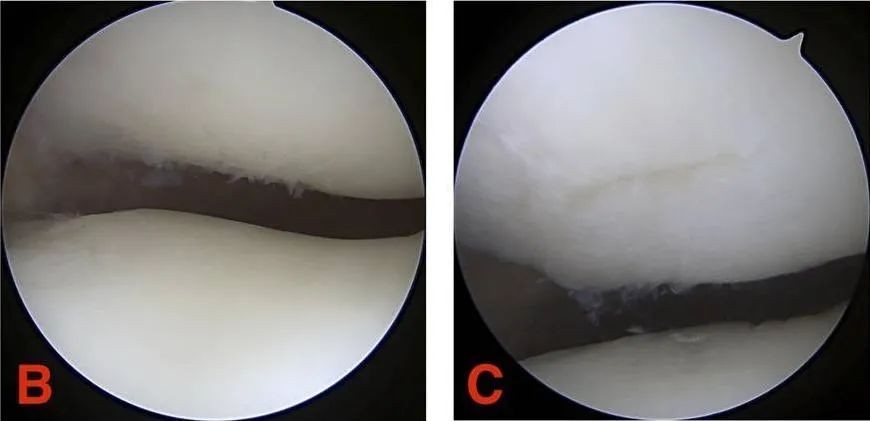
Stupeň III: Chrupavčitá trhlina má průměr větší než 1,3 cm (1/2 palce) a zasahuje do subchondrální kosti.
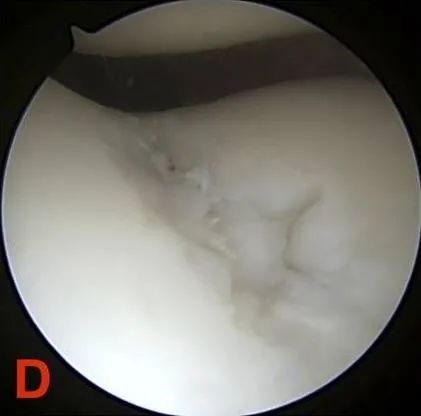
Stupeň IV: Obnažení subchondrální kosti.
III. Patologie i klasifikace odrážejí podstatu chondromalacie pately. Jaké jsou tedy nejvýznamnější znaky a vyšetření pro diagnostiku chondromalacie pately?
Diagnóza je založena především na bolesti za patelou, která je způsobena testem skřípání pately a testem dřepu na jedné noze. Je třeba se zaměřit na rozlišení, zda se jedná o kombinované poranění menisku a traumatickou artritidu. Neexistuje však žádná korelace mezi závažností patelární chondromalacie a klinickými příznaky syndromu bolesti přední části kolene. Přesnější diagnostickou metodou je magnetická rezonance (MRI).
Nejčastějším příznakem je tupá bolest za patellou a uvnitř kolena, která se zhoršuje po námaze nebo při chůzi do schodů či ze schodů.
Fyzikální vyšetření odhalí zjevnou citlivost v oblasti pately, peripately, patelárního okraje a zadní pately, která může být doprovázena bolestí při klouzavých pohybech pately a zvukem tření pately. Může se objevit výpotek v kloubu a atrofie čtyřhlavého svalu stehen. V závažných případech je flexe a extenze kolene omezena a pacient nemůže stát na jedné noze. Během testu komprese pately je cítit silná bolest za patelou, což naznačuje poškození kloubní chrupavky pately, což má diagnostický význam. Test předsudků je často pozitivní, stejně jako test dřepu. Pokud je koleno ohnuto o 20° až 30° a rozsah vnitřního a vnějšího pohybu pately přesáhne 1/4 příčného průměru pately, indikuje to subluxaci pately. Měření úhlu Q flexe kolene 90° může odrážet abnormální trajektorii pohybu pately.
Nejspolehlivějším pomocným vyšetřením je magnetická rezonance (MRI), která postupně nahradila artroskopii a stala se neinvazivním a spolehlivým prostředkem pro CMP. Zobrazovací vyšetření se zaměřují především na tyto parametry: výška pately (Catonův index, PH), úhel trochleární drážky femuru (FTA), poměr laterálních povrchů trochleární rýhy femuru (SLFR), úhel usazení pately (PCA), úhel sklonu pately (PTA), přičemž PH, PCA a PTA jsou spolehlivými parametry kolenního kloubu pro pomocnou diagnostiku časné CMP.
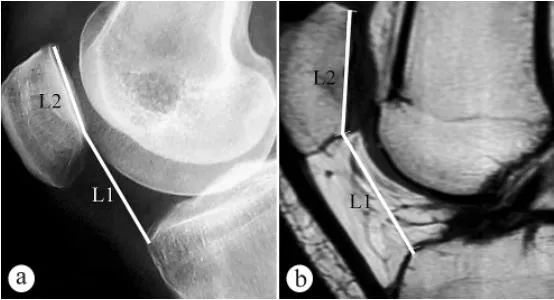
K měření výšky pately (Catonův index, PH) byly použity rentgenové snímky a magnetická rezonance: a. Axiální rentgenový snímek ve stoje s vahou a kolenem ohnutým o 30°, b. MRI v poloze s kolenem ohnutým o 30°. L1 je úhel sklonu pately, což je vzdálenost od nejnižšího bodu kloubní plochy patelofemorálního kloubu k předně hornímu úhlu obrysu tibiální plošiny, L2 je délka kloubní plochy patelofemorálního kloubu a Catonův index = L1/L2.
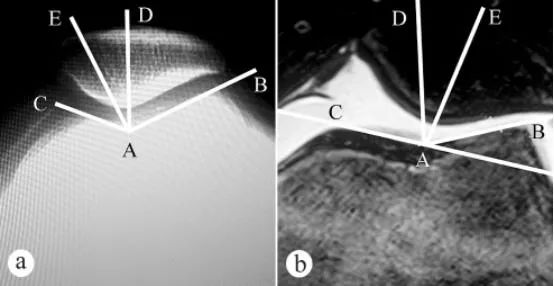
Úhel femorální trochleární drážky a úhel usazení pately (PCA) byly měřeny rentgenem a magnetickou rezonancí: a. Axiální rentgen s kolenem ohnutým o 30° ve stoje s vahou; b. MRI s kolenem ohnutým o 30°. Úhel femorální trochleární drážky se skládá ze dvou čar, a to z nejnižšího bodu A femorální trochleární drážky, nejvyššího bodu C mediálního trochleárního kloubního povrchu a nejvyššího bodu B laterálního trochleárního kloubního povrchu. ∠BAC je úhel femorální trochleární drážky. Úhel femorální trochleární drážky byl nakreslen na axiálním snímku pately a poté byla nakreslena osa AD bodu ∠BAC. Poté byla z nejnižšího bodu A femorální trochleární drážky jako počátku přes nejnižší bod E hřebene pately nakreslena přímka AE. Úhel mezi přímkami AD a AE (∠DAE) je úhel dosazení pately.
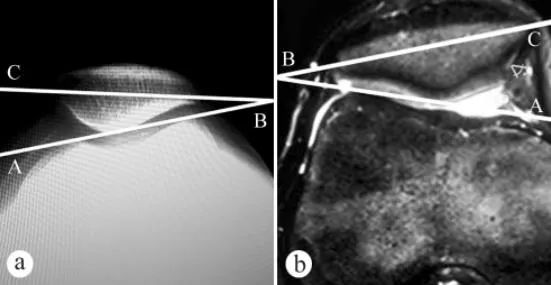
K měření úhlu náklonu pately (PTA) byly použity rentgenové snímky a magnetická rezonance: a. Axiální rentgenový snímek ve stoje s vahou a kolenem ohnutým o 30°, b. MRI v poloze s kolenem ohnutým o 30°. Úhel náklonu pately je úhel mezi linií spojující nejvyšší body mediálního a laterálního femorálního kondylu a transverzální osou pately, tj. ∠ABC.
Rentgenové snímky jsou obtížné pro diagnostiku CMP v raných stádiích až do pokročilých stádií, kdy je patrná rozsáhlá ztráta chrupavky, ztráta kloubní štěrbiny a související subchondrální kostní skleróza a cystické změny. Artroskopie může dosáhnout spolehlivé diagnózy, protože poskytuje vynikající vizualizaci patelofemorálního kloubu; neexistuje však jasná korelace mezi závažností patelární chondromalacie a stupněm symptomů. Proto by tyto symptomy neměly být indikací k artroskopii. Artrografie jako invazivní diagnostická metoda a modalita se navíc obecně používá pouze v pokročilých stádiích onemocnění. Magnetická rezonance (MRI) je neinvazivní diagnostická metoda, která slibuje jedinečnou schopnost detekovat léze chrupavky i vnitřní poruchy chrupavky dříve, než je morfologická ztráta chrupavky viditelná pouhým okem.
IV. Chondromalacie pately může být reverzibilní nebo může vést k patelofemorální artritidě. Účinná konzervativní léčba by měla být zahájena neprodleně v raných stádiích onemocnění. Co tedy konzervativní léčba zahrnuje?
Obecně se má za to, že v rané fázi (fáze I až II) má patelární chrupavka stále schopnost regenerace a měla by být provedena účinná nechirurgická léčba. To zahrnuje zejména omezení aktivity nebo klid a v případě potřeby užívání nesteroidních protizánětlivých léků. Kromě toho by pacienti měli být povzbuzováni k cvičení pod dohledem fyzioterapeuta k posílení čtyřhlavého svalu stehenní a ke zlepšení stability kolenního kloubu.
Za zmínku stojí, že během imobilizace se obecně nosí kolenní ortézy nebo ortézy a sádrové fixaci se co nejvíce vyhýbá, protože může snadno vést k poškození kloubní chrupavky z nepoužívání; ačkoli blokádová terapie může zmírnit příznaky, hormony by se neměly používat nebo by se měly používat šetrně, protože inhibují syntézu glykoproteinů a kolagenu a ovlivňují opravu chrupavky; pokud se otok a bolest kloubů náhle zhorší, lze aplikovat ledové obklady a po 48 hodinách lze aplikovat fyzioterapii a teplé obklady.
V. U pacientů v pokročilém stádiu je schopnost opravy kloubní chrupavky nízká, takže konzervativní léčba je často neúčinná a je nutná chirurgická léčba. Co chirurgická léčba zahrnuje?
Indikace k operaci zahrnují: po několika měsících přísné konzervativní léčby přetrvává bolest pately; pokud se jedná o vrozenou nebo získanou deformitu, lze zvážit chirurgickou léčbu. Pokud dojde k poškození chrupavky Outerbridge III-IV, defekt nelze nikdy vyplnit skutečnou kloubní chrupavkou. V této době pouhé oholení poškozené oblasti chrupavky chronickým přetížením nemůže zabránit procesu degenerace kloubního povrchu.
Chirurgické metody zahrnují:
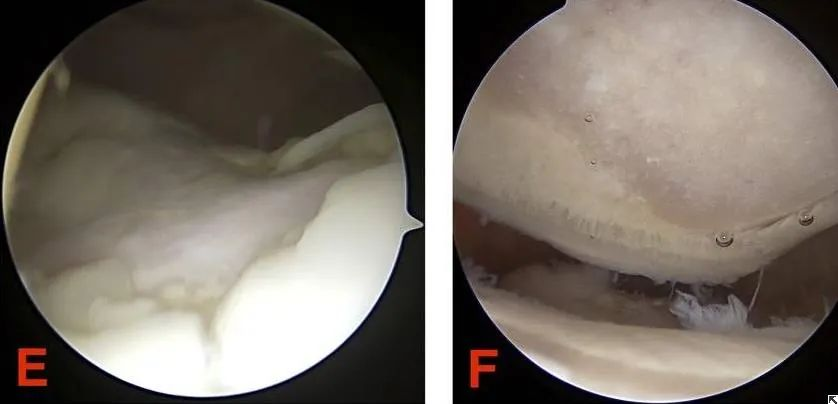
(1) Artroskopická chirurgie je jedním z účinných způsobů diagnostiky a léčby chondromalacie pately. Umožňuje přímo pozorovat změny na povrchu chrupavky pod mikroskopem. V mírných případech lze menší eroze na patelární kloubní chrupavce seškrábat, aby se podpořila oprava.
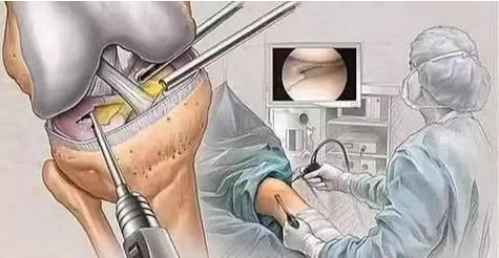

(2) elevace laterálního femorálního kondylu; (3) resekce povrchu patelární chrupavky. Tato operace se provádí u pacientů s malým poškozením chrupavky za účelem podpory její opravy; (4) resekce pately se provádí u pacientů s těžkým poškozením povrchu patelární chrupavky.
Čas zveřejnění: 15. listopadu 2024










