Suprapatelární přístup je modifikovaný chirurgický přístup pro zavedení intramedulárního hřebu do tibie v polonatažené poloze kolene. Provedení intramedulárního hřebu do tibie suprapatelárním přístupem v poloze hallux valgus má mnoho výhod, ale i nevýhod. Někteří chirurgové jsou zvyklí používat SPN k léčbě všech zlomenin tibie s výjimkou extraartikulárních zlomenin proximální 1/3 tibie.
Indikace pro SPN jsou:
1. Tříštivé nebo segmentální zlomeniny tibiálního dříku. 2;
2. zlomeniny distální tibiální metafýzy;
3. zlomenina kyčle nebo kolena s již existujícím omezením flexe (např. degenerativní kyčelní kloub nebo fúze, osteoartróza kolene) nebo neschopností ohnout koleno nebo kyčel (např. zadní dislokace kyčle, zlomenina ipsilaterálního femuru);
4. zlomenina tibie kombinovaná s poraněním kůže v oblasti infrapatelární šlachy;
5. zlomenina tibie u pacienta s příliš dlouhou tibií (proximální konec tibie je často obtížně viditelný pod fluoroskopií, pokud délka tibie přesahuje délku stativu, kterým může fluoroskopie projít).
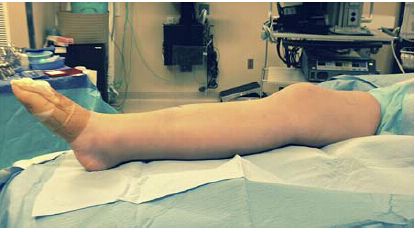
Výhodou techniky zavádění tibiálního intramedulárního hřebu v polonatažené poloze kolene při léčbě zlomenin střední diafýzy tibie a distální části tibie je jednoduchost změny polohy a snadná fluoroskopie. Tento přístup umožňuje vynikající oporu tibie po celé délce a snadnou sagitální repozici zlomeniny bez nutnosti manipulace (obrázky 1, 2). Tím se eliminuje potřeba vyškoleného asistenta, který by s technikou zavádění intramedulárního hřebu asistoval.
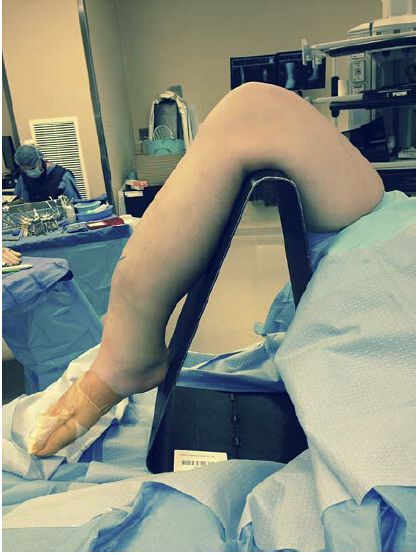
Obrázek 1: Typická poloha pro techniku intramedulárního hřebu pro infrapatelární přístup: koleno je ve flektované poloze na fluoroskopicky průchodném stativu. Tato poloha však může zhoršit špatné zarovnání bloku zlomeniny a vyžaduje další repoziční techniky pro repozici zlomeniny.
Obrázek 2: Naproti tomu natažená poloha kolena na pěnové rampě usnadňuje zarovnání bloku zlomeniny a následnou manipulaci.
Chirurgické techniky
Stůl / Poloha Pacient leží v poloze na zádech na fluoroskopickém lůžku. Trakce dolních končetin může být provedena, ale není nutná. Cévní stůl je vhodný pro suprapatelární přístup k tibiálnímu intramedulárnímu hřebu, ale není nutná. Většina lůžek pro zarovnávání zlomenin nebo fluoroskopických lůžek se však nedoporučuje, protože nejsou vhodné pro suprapatelární přístup k tibiálnímu intramedulárnímu hřebu.
Podložení ipsilaterálního stehna pomáhá udržet dolní končetinu v externě rotované poloze. Sterilní pěnová rampa se poté použije k elevaci postižené končetiny nad kontralaterální stranu pro posterolaterální fluoroskopii a flektovaná poloha kyčle a kolene také pomáhá při zavádění čepu a intramedulárního hřebu. Optimální úhel flexe kolene je stále předmětem diskusí, přičemž Beltran a kol. navrhují flexi kolene 10° a Kubiak 30°. Většina vědců se shoduje na tom, že úhly flexe kolene v těchto rozmezích jsou přijatelné.
Eastman a kol. však zjistili, že s postupným zvyšováním úhlu flexe kolene z 10° na 50° se vliv femorálního talonu na perkutánní penetraci nástroje snižoval. Větší úhel flexe kolene proto pomůže při výběru správné polohy vstupu hřebu do dřeně a korekci úhlových deformit v sagitální rovině.
Fluoroskopie
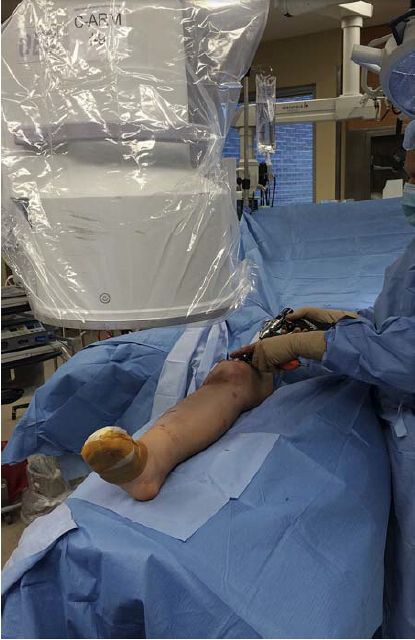
Přístroj s C-ramenem by měl být umístěn na opačné straně stolu než je postižená končetina, a pokud chirurg stojí na straně postiženého kolena, monitor by měl být v hlavě přístroje s C-ramenem a v jeho blízkosti. To umožňuje chirurgovi a radiologovi snadno sledovat monitor, s výjimkou případů, kdy se má zavádět distální zamykací hřeb. Ačkoli to není povinné, autoři doporučují, aby se C-rameno při zavádění mediálního zamykacího šroubu přesunulo na stejnou stranu a chirurg na opačnou stranu. Alternativně by se přístroj s C-ramenem měl umístit na postiženou stranu, zatímco chirurg provádí zákrok na kontralaterální straně (obrázek 3). Tuto metodu autoři používají nejčastěji, protože se chirurg při zavádění distálního zamykacího hřebu nemusí přesouvat z mediální strany na laterální.
Obrázek 3: Chirurg stojí na opačné straně postižené tibie, aby bylo možné snadno zavést mediální zamykací šroub. Displej se nachází naproti chirurgovi, v hlavě C-ramene.
Všechny předozadní a mediolaterální fluoroskopické snímky se pořizují bez pohybu postižené končetiny. Tím se zabrání posunutí místa zlomeniny, které bylo vpraveno před jejím úplným zhojením. Kromě toho lze výše popsanou metodou získat snímky celé délky tibie bez naklánění C-ramena.
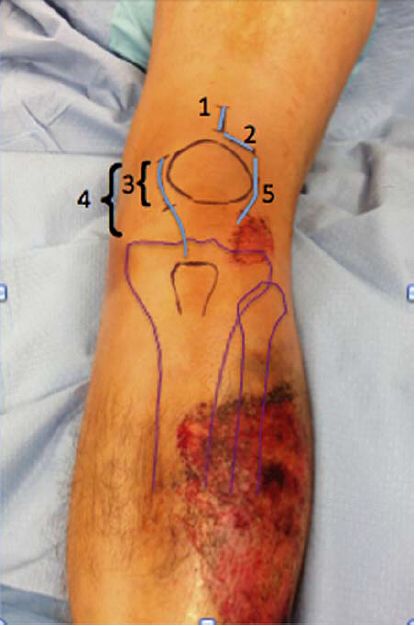
Kožní řez Vhodné jsou jak omezené, tak i řádně rozšířené řezy. Perkutánní suprapatelární přístup k intramedulárnímu hřebu je založen na použití 3cm řezu k zaražení hřebu. Většina těchto chirurgických řezů je podélná, ale mohou být i příčné, jak doporučuje Dr. Morandi, a rozšířený řez používaný Dr. Tornettou a dalšími je indikován u pacientů s kombinovanou subluxací pately, kteří mají převážně mediální nebo laterální parapatelární přístup. Obrázek 4 ukazuje různé řezy.
Obrázek 4: Ilustrace různých chirurgických přístupů k incizi. 1 - Přístup přes suprapatelární transpatelární vaz; 2 - Přístup přes parapatelární vaz; 3 - Mediální omezený řezný přístup přes parapatelární vaz; 4 - Mediální prodloužený řezný přístup přes parapatelární vaz; 5 - Laterální přístup přes parapatelární vaz. Hluboká expozice přes parapatelární vaz může být buď přes kloub, nebo vně kloubní burzy.
Hluboká expozice
Perkutánní suprapatelární přístup se provádí primárně podélným oddělením šlachy čtyřhlavého stehenního svalu, dokud mezera neumožní průchod nástrojů, jako jsou intramedulární hřeby. Pro techniku tibiálního intramedulárního hřebu může být indikován také parapatelární přístup přes vaz, který prochází vedle čtyřhlavého svalu,. Tupá jehla a kanyla trokaru se opatrně zavedou patelofemorálním kloubem, což je postup, který primárně vede předo-superiorní vstupní bod tibiálního intramedulárního hřebu pomocí femorálního trokaru. Jakmile je trokar správně umístěn, musí být zajištěn, aby nedošlo k poškození kloubní chrupavky kolene.
Velký transligamentózní incizní přístup lze použít ve spojení s hyperextenzní parapatelární incizí kůže, a to buď mediálním, nebo laterálním přístupem. Ačkoli někteří chirurgové intraoperačně nezachovávají burzu neporušenou, Kubiak a kol. se domnívají, že burza by měla být zachována neporušená a extraartikulární struktury by měly být dostatečně odkryty. Teoreticky to poskytuje vynikající ochranu kolenního kloubu a zabraňuje poškození, jako je infekce kolene.
Výše popsaný přístup zahrnuje také poloviční dislokaci pately, která do určité míry snižuje kontaktní tlak na kloubní plochy. Pokud je obtížné provést vyšetření patelofemorálního kloubu s malou kloubní dutinou a výrazně omezeným zařízením pro extenzi kolene, autoři doporučují, aby patela mohla být částečně dislokována oddělením vazů. Mediální transverzální řez na druhou stranu zabraňuje poškození podpůrných vazů, ale je obtížné provést úspěšnou opravu poranění kolene.
Vstupní bod jehly SPN je stejný jako u infrapatelárního přístupu. Přední a laterální fluoroskopie během zavádění jehly zajišťuje správnost vstupního bodu jehly. Chirurg musí zajistit, aby vodicí jehla nebyla zaražena příliš hluboko do posterioru do proximální tibie. Pokud je zaražena příliš hluboko do posterioru, měla by být přemístěna pomocí blokovacího hřebu pod zadní koronální fluoroskopií. Eastman a kol. se navíc domnívají, že vrtání vstupního čepu ve výrazně ohnuté poloze kolena napomáhá následné repozici zlomeniny v hyperextenzované poloze.
Redukční nástroje
Mezi praktické nástroje pro repozici patří bodové repoziční kleště různých velikostí, femorální zvedáky, externí fixační zařízení a interní fixátory pro fixaci malých úlomků zlomenin jednou kortikální dlahou. Pro výše zmíněný proces repozice lze také použít blokovací hřeby. Repoziční kladívka se používají ke korekci sagitální angulace a deformit způsobených transverzálním posunem.
Implantáty
Mnoho výrobců ortopedických interních fixátorů vyvinulo instrumentální systémy pro standardní umístění tibiálních intramedulárních hřebů. Patří sem prodloužené polohovací rameno, naváděné zařízení pro měření délky čepu a medulární expandér. Je velmi důležité, aby trokar a tupé trokarové čepy dobře chránily přístup k intramedulárnímu hřebu. Chirurg musí znovu potvrdit polohu kanyly, aby nedošlo k poranění patelofemorálního kloubu nebo periartikulárních struktur v důsledku přílišné blízkosti zaváděcího zařízení.
Zajišťovací šrouby
Chirurg musí zajistit, aby byl zaveden dostatečný počet zamykatelných šroubů pro zajištění uspokojivé repozice. Fixace malých fragmentů zlomenin (proximálních nebo distálních) se provádí 3 nebo více zamykatelnými šrouby mezi sousedními fragmenty zlomenin nebo pouze šrouby s pevným úhlem. Suprapatelární přístup k technice tibiálního intramedulárního hřebu je z hlediska techniky šroubování podobný infrapatelárnímu přístupu. Zamykatelné šrouby se přesněji zavádějí pod fluoroskopií.
Uzavření rány
Odsávání vhodným zevním pouzdrem během dilatace odstraňuje volné kostní fragmenty. Všechny rány je třeba důkladně promýt, zejména místo operace kolene. Poté se uzavře vrstva šlachy nebo vazu čtyřhlavého stehenního svalu a steh v místě ruptury, následuje uzavření škáry a kůže.
Odstranění intramedulárního hřebu
Zda lze tibiální intramedulární hřeb zavedený suprapatelárním přístupem odstranit jiným chirurgickým přístupem, zůstává kontroverzní. Nejběžnějším přístupem k intramedulárnímu odstranění hřebu je transartikulární suprapatelární přístup. Tato technika odhalí hřeb provrtáním suprapatelárního intramedulárního kanálu hřebu pomocí dutého vrtáku o průměru 5,5 mm. Nástroj pro odstranění hřebu se poté zavede kanálem, ale tento manévr může být obtížný. Alternativními metodami odstraňování intramedulárních hřebů jsou parapatelární a infrapatelární přístupy.
Rizika Chirurgická rizika suprapatelárního přístupu k technice intramedulárního hřebu do tibie zahrnují poranění pately a femorální talusové chrupavky, poranění dalších intraartikulárních struktur, infekci kloubu a intraartikulární úlomky. Chybí však odpovídající klinické kazuistiky. Pacienti s chondromalacií budou náchylnější k lékařsky vyvolaným poraněním chrupavky. Poškození kloubních povrchových struktur pately a femuru je pro chirurgy používající tento chirurgický přístup, zejména transartikulární přístup, hlavním problémem.
Dosud neexistují žádné statistické klinické důkazy o výhodách a nevýhodách techniky semi-extenzního tibiálního intramedulárního hřebu.
Čas zveřejnění: 23. října 2023